- Sobota, 19. april 2025
- Delo home
-
Neomejen dostop | že od 14,99€
Do strdkov v najglobljih kotičkih pljuč

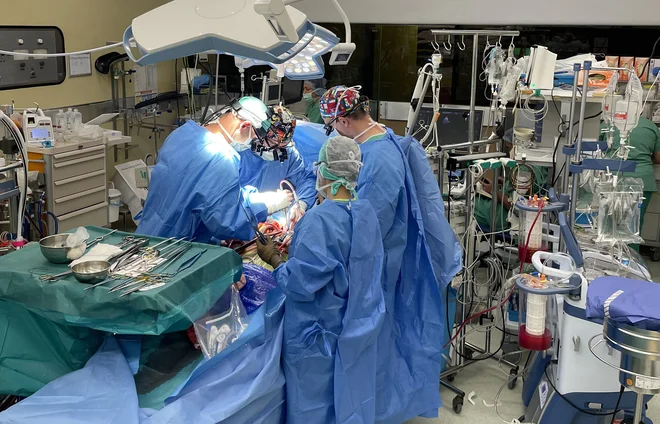
Medicina skorajda ne pozna meja. V UKC Ljubljana so izvedli že deseto pljučno endarterektomijo - nekateri poznajo operacijo pod imenom trombendarterektomija - izjemno zahtevno operacijo za paciente s kroničnimi strdki v pljučnih arterijah. Poseg označujejo kot znanstveno-fantastičen, za pacienta je čarodejen. Tovrstne bolnike smo doslej pošiljali na Dunaj, zdaj pa je tudi UKC kot eden redkih vpisan v svetovni zemljevid centrov za pljučno endarterektomijo. Kaj se dogaja s pacientom, ko se zaprejo vrata operacijske dvorane?
Redka bolezen
Operacija prinaša rešitev za redko bolezen - kronično trombembolično pljučno hipertenzijo -, ki posledično prizadene srce. Bolezen, ki se sicer pojavlja redko, saj v Sloveniji prizadene vsako leto okoli 70 novih tovrstnih bolnikov, ni povsem pogojena s starostjo. Najmlajša operirana bolnica je bila stara 22, najstarejša 76 let. Vseh deset operacij je uspelo, kar pomeni, da se bolniki počutijo bolje ali so – tisti, ki so bili operirani pred pol leta ali več –, že povsem ozdraveli.
Operacija traja deset ur
Operacija traja približno deset ur in je bolj zahtevna od transplantacije srca. Kardiokirurg prof. dr. Juš Kšela, za katerim je na tisoče ur dela v operacijski dvorani in ki je doslej presadil srce že več kot 130 bolnikom, jo je pričel izvajati po tem, ko se je skupaj z ekipo izšolal za novo operacijo v bolnišnici Royal Papworth v Cambridgu, vodilnim centrom za pljučno endarterektomijo v svetu. Prvi tovrstni poseg, s katerim se kirurg prebije do najglobljih kotičkov pljučnega žilja, je izvedel v UKC decembra lani, desetega prejšnjo soboto. »Bolnika pripeljemo v operacijsko dvorano ob sedmih zjutraj, iz nje ga odpeljemo približno ob petih popoldan. Najbolj nas skrbi, ali se bo zbudil, kot je treba,« je povedal prof. Kšela. Zakaj?

»Operacija je tehnično zelo zahtevna. Da pridemo do najglobljih predelov pljuč, kjer se nahajajo čvrsto pritrjeni krvni strdki na stenah žil, je treba uporabiti vso znanje, ki ga imamo kot kardiovaskularni kirurgi. To niso bolniki, ki imajo neposredno bolno srce, temveč bolniki, ki imajo bolne žile v pljučih in jim zaradi povečanega upora v pljučnem žilju posledič čez čas prične popuščati srce, zaradi česar lahko bolnik umre. Da se to ne bi zgodilo, je treba žile očistiti,« pojasni dr. Kšela. Do žil v pljučih je mogoče priti zgolj na izjemno zahteven način.
Potrebna globoka podhladitev telesa
»Bolniku najprej odpremo prsni koš in ga priključimo na zunajtelesni krvni obtok. S pomočjo tega ga pričnemo ohlajati vse do 18 stopinj Celzija. To je za telo, ki ima normalno 36 stopinj Celzija, zelo mrzlo. Človek bi normalno umrl že pri ohladitvi na 32 stopinj. Že takrat začne namreč srce fibrilirati, kakor imenujemo neredno migetanje srca, kar je za človeka lahko usodno. Ni življenjsko ogrožajoče, če vas zebe v prste na roki in si na njih izmerite znižano temperaturo. A če se ohladi jedro telesa, je drugače. Ko bolnika ohlajamo, tudi kri izgublja koagulacijske sposobnosti, približno 10 odstotkov z vsako stopinjo nižanja telesne temperature. Pri 18 stopinjah je kri kot voda. Značilnosti disociacijskih krivulj hemoglobina se spremenijo, prav tako delovanje encimov, spremeni se farmakodinamika zdravil.«

»Telo praviloma ohlajamo pri vsaki veliki operaciji na srcu ali velikem žilju, kot so ascendetna aorta, aortni lok in prsna aorta. A operacija pljučne endarterektomije zahteva globljo ohladitev, ker potrebujemo za čiščenje strdkov popolnoma suho operativno polje, torej brezkrvno, tudi v najbolj globokih delih pljučnega žilja. Zato moramo v določeni fazi operacije prekiniti tudi dotok krvi v glavo, kar pri drugih operacijah ni potrebno. Za razliko od vseh ostalih operacij mora biti telo ob tem posegu v globoki hipotermiji in v popolnem cirkulatornem zastoju, kar pomeni, da bolnika nismo le priključili na izventelesni krvni obtok in ga podhladili, pač pa smo iz njega izčrpali tudi vso kri, 4,5 litrov krvi, in v nekem trenutku izključili tudi črpalko za izventelesni obtok.«
Vse celice mirujejo
Bi laično torej lahko rekli, da človek v tem trenutku programirano in kontrolirano »umre«? »Laično bi morda lahko uporabili tako pomenljiv izraz in rekli, da je bolnik navidezno mrtev, v medicinskem smislu pa naše paciente izjemno kontrolirano in programirano prevedemo v stanje hipotermičnega cirkulatornega zastoja, kar pomeni, da bolniku srce ne dela, tudi diha ne, možganske funkcije in funkcije preostalih tarčnih organov pa so upočasnjene do najmanjše možne mere. Na celičnem nivoju pa se prav zaradi globoke podhladitve ohranja normalno celično življenje, le da so celični procesi izjemno upočasnjeni. V takšnem stanju zmanjšanega celičnega metabolizma in posledično zmanjšane potrebe po energetskih reagentih in kisiku imamo kirurgi 20 minut časa, da očistimo pljučno žilje, kolikor se da. Operater je v tej fazi operacije seveda pod močnim časovnim pritiskom, saj vsako podaljševanje tega časovnega okna veča možnosti za celično smrt in torej pojav neželenih učinkov na centralnem živčevju in ostalih tarčnih organih,« pripoveduje prof. Kšela.
Za razliko od vseh ostalih operacij mora biti telo ob tem posegu v globoki hipotermiji in v popolnem cirkulatornem zastoju, kar pomeni, da bolnika niso le priključili na izventelesni krvni obtok in ga podhladili, pač pa smo iz njega izčrpali tudi vso kri, 4,5 litrov krvi, in v nekem trenutku izključili tudi črpalko za izventelesni obtok.
Skrivnosti človeškega telesa so laiku nedoumljive. Vsakdo bi mislil, da lahko pri manjši ohladitvi zdrži telo dlje časa. A je ravno obrnjeno. Najbolj trpežno je pri globoki ohladitvi. Če bi telo nadzorovano ohladili na 13 stopinj Celzija, lahko v cirkulatornem zastoju zdrži brez večje škode 30 minut, pri 18 stopinjah 20 minut, pri 24 stopinjah 15 minut, pri 30 stopinjah 5 minut. »Če bi telo ohladili zgolj na 32 stopinj, bi ob cirkulatornem zastoju že v nekaj minutah nastala takšna poškodba možganovine, da se človek ne bi več zbudil,« pojasni sogovorec. Kakorkoli, najbolj optimalno za poseg, o katerem pripoveduje, je ohladitev na 18 stopinj, saj so študije pokazale, da je razmerje škode, ki nastane zaradi globokega podhlajanja in škode, ki nastane zaradi ishemije med zastojem cirkulacije najbolj optimalno prav pri tej temperaturi. In še zanimivost: telesa ne ohlajajo v komori, kot bi si laik predstavljal, pač pa z ohlajevanjem krvi, ki jo po bolniku poganja naprava za izventelesni krvni obtok.
Varneje pri 18 kot pri 32 stopinjah
»Ko mine 20 minut, spet poženemo cirkulacijo - izventelesni krvni obtok ponovno požene kri po telesu, ki možganovino in preostale tarčne organe oskrbi z energetskimi reagenti in kisikom. Tako imenovano reperfuzijo izvajamo 10 minut, nato pa ves postopek ponovimo: ponovno preidemo v popoln zastoj cirkulacije in se ponovno lotimo luščenja najglobjih plasti pljučnega žilja. To ponovimo tri ali štirikrat, kar pomeni, da je telo v seštevku 60 do 80 minut v popolnem cirkulatornem zastoju. Največja nevarnost so seveda poškodbe centralnega živčevja, ki se mu poleg zagotavljanja sistemske globoke podhladitve poskušamo izogniti dodatno še z zdravili in dodatnim lokalnim hlajenjem glave, ki jo obdamo z vrečkami ledu,« opisuje najzahtevnejši del postopka. A prav tako ali pa še bolj je zahtevno samo čiščenje žil.
Tehnika čiščenja žil
»S klasičnimi kirurškimi prijemi se očisti najbolj notranja plast pljučnega žilja. Bolj ko so žile globoko in bolj kot se razvejujejo, težje jih vidiš. To je tako, kot da bi skozi okno tretjega nadstropja poskušal odkleniti ključavnico v kleti. Zelo težko bi bilo, a gre,« je povedal kirurg, za katerim je že na tisoče ur mikrokirurškega dela. Za mikrokirurgijo so potrebna posebna očala, ki mu 3,5-krat povečajo vidno polje, mirna roka in dobra telesna kondicija, da zdrži v prisilnem položaju ob bolniku. »Na splošno velja, da so kirurgi kot športniki – na svojem vrhuncu so zgolj nekaj odmerjenih let. Tako so najboljša leta za kirurga nekako med 45. in 55. oziroma 60. letom, ko se pri posamezniku nakopičijo znanje in klinične izkušnje, hkrati pa ima še mirno roko in trpežno lastno telo,« nam je zaupal zdaj 45-letni sogovorec.
Pljučne žile očisti, kolikor more. Pri prvih desetih bolnikih se je izkazalo, da so operacije uspele. Zbudili so se brez poškodb centralnega živčevja, počutijo se dobro, rezultati čiščenja pljučnih arterij so odlični, tisti, ki so bili operirani pred pol leta, so že bodisi povsem ozdraveli, bodisi imajo neprimerno manj simptomov kot pred operacijo. Kateri bolniki so kandidati za pljučno endarterektomijo?
Znaki bolezni
»To so bolniki, ki so v preteklosti preboleli akutno pljučno embolijo ali globoko vensko trombozo, pa se po njej niso povsem rehabilitirali, kar pomeni, da niso prišli do take telesne zmogljivosti, kot so jo imeli prej. Imamo tudi bolnike s faktorji tveganja, kot so na primer dedno nagnjenje k strjevanju krvi, žilni vsadki, bolniki z rakom, po odstranitvi vranice, vnetnimi boleznimi, ki jasne akutne pljučne embolije niso preboleli. Gre za stanje, kjer se pri pacientih strdki v pljučnih žilah ne raztopijo, pač pa se organizirajo in vbrazgotinijo v steno pljučnih žil. Posledično se desno srce, ki črpa kri v pljuča, začne utrujati in popušča. Če teh bolnikov ne prepoznamo in jih sploh ne bi zdravili, je njihova prognoza zelo slaba. Bolniki v treh do petih letih zaradi desnostranskega srčnega popuščanja umrejo,« pojasni dr. Polona Mlakar, internistka, ki na Kliničnem oddelku za pljučne bolezni UKC Ljubljana diagnosticira bolnike s kronično trombembolično pljučno hipertenzijo in jih pošlje – če je potrebno – na operacijo. Kakšne težave občutijo bolniki s kroničnimi strdki v pljučih?

»Težava je, da imajo bolniki s kroničnimi strdki v pljučih zelo nespecifične simptome in jih je težko prepoznati: občutijo težko sapo ob naporu, morda tiščanje v prsnem košu, občutek hitrega bitja srca, niso več tako telesno zmogljivi, kot so bili, ob napotu vse težje dihajo. Ko bolezen napreduje in pride do desnostranskega srčnega popuščanja, otekajo bolniku noge, oteka v trebuh, pri hudi pljučni hipertenziji se lahko pojavi kri v izpljunku,« pove sogovornica. Bolnike s kroničnimi strdki v pljučih je možno prepoznati šele s preiskavami.
Drugi načini zdravljenja
»Če vemo, da je nekdo nagnjen k strdkom ali da je imel pljučno embolijo, po kateri ne pride povsem k sebi, ga najprej napotimo na ultrazvok srca, ki je presejalna metoda za ugotavljanje pljučne hipertenzije – to je stanje, ko so povišani tlaki v pljučnem žilju. Če je UZ srca popolnoma normalen, lahko z veliko verjetnostjo izključimo, da gre za pljučno hipertenzijo, ki je značilna za kronične strdke v pljučnih arterijah. Če pa UZ ni v mejah normale, so potrebne dodatne preiskave,« pojasni dr. Mlakarjeva, ki je ena izmed redkih zdravnikov v Sloveniji, ki se ukvarja s tovrstnimi bolniki. Vsi bolniki niso kandidati za operacijo: če so strdki samo v najmanjših žilah, je primerno zdravljenje z zdravili, če so predaleč od srca ali bolnik iz drugih razlogov ni zmožen prenesti tako velike operacije, je možnost interventnega zdravljenja z balonskimi dilatacijami pljučnih arterij. To je manj invaziven poseg, kjer se zdravi preko vstopa skozi žilo. A kar dve tretjini bolnikov potrebuje operacijo, ki je po smernicah zdravljenje prvega izbora, pripoveduje sogovornica.
Operacija po standardih Cambridga
Kandidati za operacijo so obravnavani v Ljubljani enako, kot bi bili v bolnišnici Royal Papworth v Cambridgu, ki je za San Diegom v ZDA drugi največji center za tovrstne posege na svetu. Doslej so v Cambridgu izvedli že več kot 2700 pljučnih endarterektomij. V tej bolnišnici se je izobraževala celotna naša ekipa, v kateri so poleg kardiokirurgov še perfuzionist, torej diplomirani zdravstveni tehnik, ki skrbi za izventelesni krvni obtok, anesteziologi, radiologi, interventni radiologi. S centrom v Cambridgu sodeluje UKC še naprej: naši bolniki so predstavljeni na njihovem mednarodnem konziliju, obravnavani po njihovih smernicah, pri prvih operacijah v Ljubljani pa je kot proktor prisostvoval dr. Choo Yen Ng, eden največjih svetovnih strokovnjakov za tovrstne posege na srcu.
UKC želi postati center za paciente iz držav nekdanje Jugoslavije, Madžarske, Romunije in Bolgarije, kjer teh operacij nimajo.
Za razliko od Slovenije, kjer smo nagnjeni k drobljenju aktivnosti – trenutno vzpostavljamo na primer že četrti center za operacije srca – imajo v Angliji s 70 milijoni prebivalcev samo en center za pljučne endarterektomije. V njem operirajo poleg svojih še vse portugalske paciente, so pa tudi referenčni center za del Indije in zdaj tudi za Slovenijo. Da smo pri tovrstnih operacijah šli »na svoje«, čeprav imamo malo pacientov, je neposredno zakrivila tudi epidemija covida-19. Takrat ni bilo mogoče več pošiljati naših bolnikov na Dunaj, kjer so slovenske paciente zdravili dve desetletji. Sogovorca povesta, da se tudi Avstrijci soočajo s pomanjkanjem zmogljivosti. Najprej operirajo svoje paciente, ki jih je vedno več. Postopki za slovenske so posledično postali dolgotrajni in zaradi načina financiranja – vsako operacijo v tujini mora odobriti ZZZS – še dodatno zapleteni.
Absurd prenizke cene
Zato se je UKC odločil, da bo poskusil vzpostaviti program tovrstnih operacij doma. Ker imamo zaradi majhne populacije relativno malo svojih kandidatov za operacije – zgolj kakšnih 8 do največ 12 letno – želi postati UKC bolnišnica za tovrstne posege za širšo regijo: države bivše Jugoslavije, Bolgarijo, Madžarsko in Romunijo, kjer tovrstnih operacij ne izvajajo. Od koga je to odvisno?
UKC želi postati center za paciente iz držav nekdanje Jugoslavije, Madžarske, Romunije in Bolgarije, kjer teh operacij nimajo.
Sogovorca povesta, da gre za večplasten problem. Najprej se mora država ali zavarovalnica odločiti, da bo pripravljena svojim državljanom zagotoviti tako visok in zahteven nivo diagnosticiranja in zdravljenja. Nadalje je potreben interes zdravnikov, ki delujejo v omenjenih državah, da bolezen aktivno odkrivajo in zdravijo. Odkrivanje bolnikov s to boleznijo je namreč zahtevno, zato je število odkritih bolnikov veliko manjše od realne pojavnosti te bolezni v populaciji. In tretja težava je v tem, da pri nas nimamo realnih cen za operacije.
Vrhunske operacije stanejo, pa ne zaradi dragih kadrov, temveč zaradi izjemno dragega vsadnega materiala in vsadnih naprav, novih zdravil, medicinske opreme, intenzivistične oskrbe in podaljšanega bolnišničnega zdravljenja.
Pljučna endarterektomija, za katero je Slovenija plačevala Avstriji med 50 in 80 tisoč evrov za enega bolnika, za Portugalce pa stane operacija v Veliki Britaniji 75 tisoč funtov, kar je 80 tisoč evrov, je pri nas po sedanjem sistemu v povrečju ovrednotena na nekaj več kot 12 tisoč evrov. Toliko je namreč cena, ki jo za tovrstne posege v UKC v povprečju prizna plačnik, to je Zavod za zdravstveno zavarovanje Slovenije (ZZZS). Ker je za plačnike iz EU, torej za hrvaške in madžarske paciente treba računati po isti ceni kot za domače, bi torej tujci plačevali po ceni, zaradi katere bi imel UKC z vsako operacijo nekaj tisoč evrov izgube. To je seveda nevzdržno. Dokler ne bo pravih cen, UKC ne more delati za nikogar drugega. Če ne bo drugače urejeno financiranje, ne bo iz vsega skupaj nič.


Komentarji